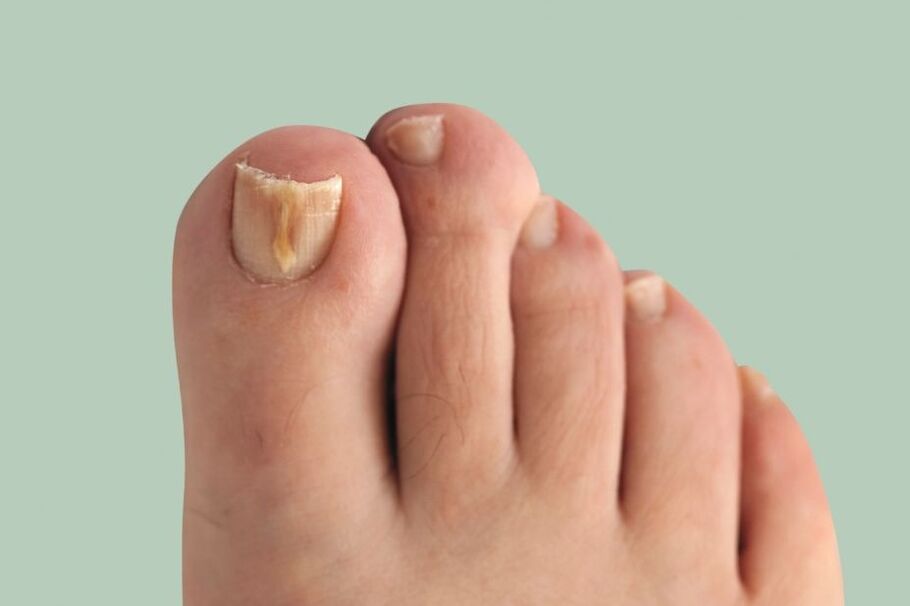
Onicomicose(fungo nas unhas) é uma infecção fúngica da lâmina ungueal e das estruturas circundantes: dobras ungueais, matriz (parte de crescimento da unha) e leito ungueal. Manifesta-se como deformação e espessamento das unhas, alteração da cor - as unhas ficam brancas ou amareladas.
Esta doença é bastante comum. A prevalência da onicomicose nos europeus, segundo alguns dados, atinge os 10-12%, ultrapassando os indicadores conhecidos da década anterior. Ocorre 1, 5 vezes mais em homens, mas eles vão ao médico 2 vezes menos que em mulheres. Os idosos adoecem com mais frequência, as crianças muito raramente.
O principal problema no tratamento da doença é que os pacientes procuram o dermatologista muito tempo após o aparecimento dos primeiros sintomas. Por causa disso, o fungo patológico cobre uma grande área e o tratamento é atrasado.
Os fungos patogênicos só podem ser transmitidos por uma pessoa doente. Muitas vezes, a infecção fúngica ocorre dentro da família, uma vez que a fonte não é identificada a tempo e não são tomadas medidas preventivas adequadas.
Causas da doença:na maioria das vezes, contato direto com o paciente ou com os objetos que ele utiliza (sapatos, roupas, tapetes de banho, panos, acessórios de manicure). As infecções ocorrem frequentemente ao visitar academias, banhos, saunas e piscinas.
O desenvolvimento da doença é facilitado por microdanos - fissuras nas dobras interdigitais que ocorrem por abrasão, sudorese excessiva, pele seca, má secagem após procedimentos hídricos e pés chatos.
As micoses ungueais também podem ocorrer na presença de doenças concomitantes do sistema endócrino (diabetes mellitus, obesidade, hipotireoidismo), doenças vasculares das extremidades (insuficiência venosa, linfostase), distúrbios imunológicos, bem como com o uso de antibióticos, corticosteróides e drogas citostáticas. Como resultado das doenças acima, a microcirculação sanguínea na área das unhas é perturbada e a imunidade natural é reduzida, o que contribui para o desenvolvimento de uma infecção secundária.
A onicomicose é causada pelos seguintes tipos de fungos:
- dermatófito;
- fungos semelhantes a leveduras do género Candida;
- fungos de mofo.
Dependendo do tipo de patógeno, a penetração da infecção fúngica e o quadro clínico ocorrem de forma diferente, portanto as abordagens terapêuticas também diferem.
As unhas dos pés são afetadas por fungos 10 vezes mais frequentemente do que as unhas. Na maioria dos casos, o fungo é causado por dermatófitos (por exemplo, Trichophyton rubrum). Os restantes casos são mais frequentemente causados por bolores não-dermatófitos (Aspergillus, Scopulariopsis, Fusarium).
Se você notar sintomas semelhantes, consulte seu médico. Não se automedique - é perigoso para a saúde!
Junto com fungos nas unhas, também podem se desenvolver fungos nos pés. A micose dos pés (dermatofitose, Tinea pedis) é uma doença da pele dos pés causada por fungos patogênicos ou oportunistas. As alterações na pele dos pés são caracterizadas por descamação, acompanhada de coceira. No caso de lesões graves, num contexto de pele vermelha e inchada, surgem erosões e fissuras profundas nas solas dos pés e nos espaços entre os dedos dos pés, que são acompanhadas de dores e dificultam a marcha.
O surgimento dos antifúngicos modernos melhorou a situação epidemiológica, mas a micose dos pés ainda continua sendo um dos problemas mais significativos da dermatovenerologia. O uso de alguns medicamentos é limitado em idosos e pacientes com doenças crônicas.
Rotas de infecção
O risco de infecção por fungos é especialmente alto em locais públicos com alta umidade. São saunas, piscinas, ginásios, banhos públicos, etc. As vias de infecção mais comuns:
- contato direto com uma pessoa infectada. Aqui o fungo se move do seu habitat para áreas saudáveis, causando assim uma infecção;
- maneira doméstica. Nesse caso, a infecção ocorre ao usar pertences pessoais do paciente: sapatos, itens de higiene pessoal, etc.
Fatores de risco
A incidência de onicomicose aumenta aos 60 anos. Neste momento, a probabilidade de desenvolver tal infecção é de 60%, o que é explicado por uma desaceleração do metabolismo, especialmente nas partes distais (remotas) do corpo, que são os dedos das mãos e dos pés.
Outros fatores de risco para o desenvolvimento de fungos nas unhas incluem:
- diabetes;
- varizes;
- lesões nas unhas e tecidos adjacentes;
- HIV e outras condições de imunodeficiência;
- uso prolongado de antibióticos;
- sistema imunológico enfraquecido;
- doenças vasculares e de pele, dermatites, assaduras;
- distúrbios no fornecimento de sangue às extremidades;
- higiene insuficiente.
Sintomas de onicomicose (fungo nas unhas)
Quanto mais tempo a doença dura, mais pronunciados se tornam os seus sintomas. Os principais sinais de onicomicose incluem:
- discromia - mudança na cor da unha para amarelo, preto, verde, cinza ou marrom (o tipo de cor depende do tipo de fungo);
- onicólise - separação da lâmina ungueal do leito;
- mudança na espessura da lâmina ungueal;
- hapaloníquia - diminuição da espessura da placa e seu amolecimento;
- coiloníquia - a unha parece côncava, em forma de colher de chá;
- paquioníquia - espessamento da lâmina ungueal, hipertrofia ungueal;
- onicogrifose - espessamento, descoloração da lâmina ungueal, curvada em forma de bico;
- alteração na espessura do leito ungueal (hiperceratose - espessamento do leito ungueal);
- mudanças na superfície da lâmina ungueal: depressões, sulcos, sulcos;
- alterações nas pregas ungueais e na pele circundante (paroníquia - inflamação da prega ungueal proximal).
É importante observar que nenhum dos sintomas é patognomônico, ou seja, exclusivamente adequado para um patógeno específico, portanto é impossível determiná-lo pelos sintomas - são necessários exames adicionais.
Patogênese da onicomicose (fungo nas unhas)
A patogênese da doença depende de como o fungo atingiu a pele e as unhas.
Tipo subungueal distal:se o fungo penetrou na pele na área das dobras ungueais ou na região distal, a infecção se espalha pela borda livre da unha no leito e posteriormente para a matriz. No início, a lâmina ungueal pode não se alterar, mas posteriormente, devido à hiperceratose, ela se afasta gradativamente do leito ungueal e torna-se amarelada. A lâmina ungueal pode engrossar gradualmente.
Tipo de superfície branca:Se lesões esbranquiçadas se formarem na superfície da unha, com o tempo o fungo tomará conta de toda a lâmina ungueal. A unha engrossa, desmorona e adquire uma tonalidade marrom-acinzentada. Neste caso, a matriz e o epitélio do leito ungueal não são afetados. Não há inflamação na pele circundante.
Tipo subungueal proximal:o fungo pode se espalhar da pele e das dobras periungueais para a lâmina ungueal e posteriormente para a matriz, atingindo as partes distais da lâmina ungueal. Manchas aparecem na unha na área do orifício e leito ungueal, e ocorre o descolamento da lâmina ungueal. Não há inflamação significativa do leito ou matriz ungueal.
Tipo distrófico total:Toda a unha é afetada. As porções proximais da prega ungueal desaparecem ou engrossam de modo que a lâmina ungueal não pode mais se formar ou crescer.
Existeconceito biofísico da patogênese da onicomicose, que afirma que durante a doença há um confronto entre duas forças: o crescimento da colônia fúngica em direção à matriz e o crescimento natural da unha desde a matriz até a borda distal. Portanto, a velocidade de crescimento das unhas é crucial durante o curso da onicomicose – quanto mais rápido a unha crescer, mais cedo ocorrerá a cura. Talvez seja isso que explique a baixa prevalência da doença em crianças, já que suas unhas crescem mais rápido que as de adultos e idosos.
Classificação e estágios de desenvolvimento da onicomicose (fungo nas unhas)
Existe a seguinte classificação de oncomicose:
- subungueal distal;
- branco superficial;
- subungueal proximal;
- distrófico total.
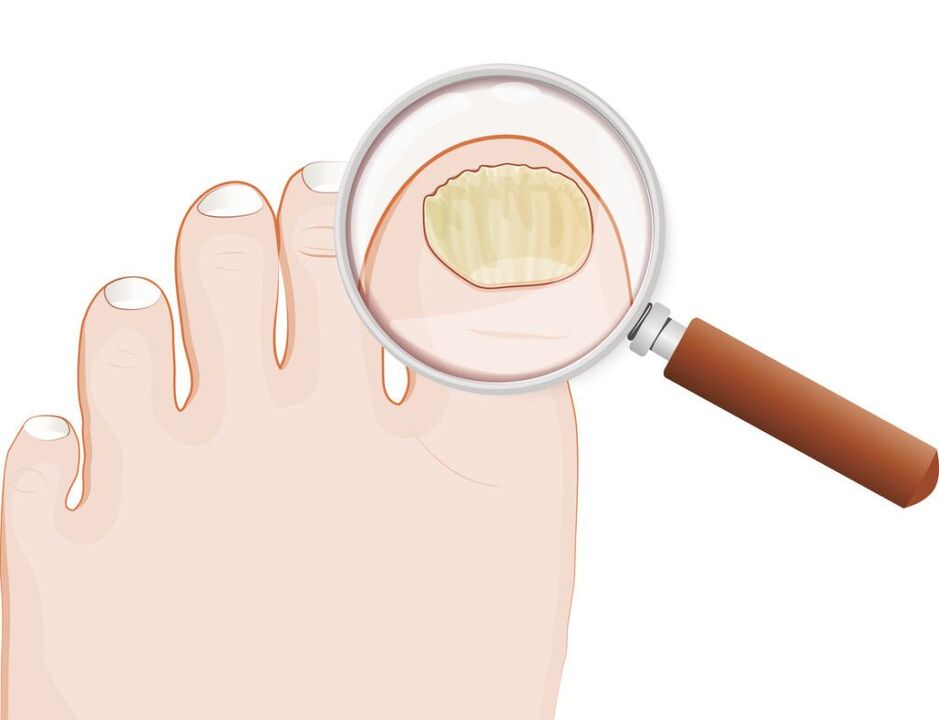
Segundo a classificação de Arievich (1970):
- normotrófico: na espessura da unha existem faixas de cor amarelada e esbranquiçada, mas o formato da lâmina ungueal não muda, não há hiperqueratose subungueal;
- hipertrófico:a lâmina ungueal fica amarelada, engrossa devido à hiperqueratose subungueal, torna-se quebradiça, com bordas irregulares;
- distrófico:o afinamento e o descolamento da lâmina ungueal do leito ungueal ocorrem com a formação de vazios.
Complicações da onicomicose (fungo nas unhas)
A onicomicose a longo prazo aumenta o risco de desenvolverpé diabético(formação de úlceras tróficas nas pernas) egangrenase o paciente tiver diabetes mellitus ou doenças vasculares das extremidades inferiores.
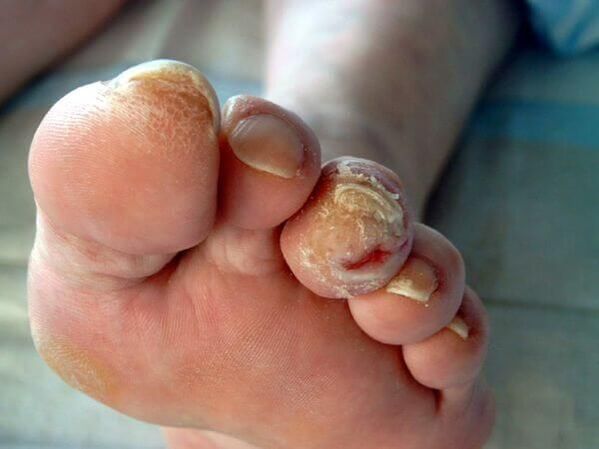
Em condições imunossupressoras (imunodeficiências primárias e secundárias), os fungos podem se espalhar para a pele, órgãos internos e causar alergização do corpo. Isso pode se manifestar como erupções cutâneas e até mesmo no desenvolvimento de asma brônquica.
Em um curso descomplicado, a doença causa sintomas tradicionais do fungo, causando apenas forte desconforto ao indivíduo. Mas sem tratamento, a onicomicose pode causar complicações. Na maioria das vezes, eles se manifestam como uma infecção bacteriana.
Às vezes, a onicomicose é muito aguda, com aparecimento de bolhas, ulcerações e áreas lacrimejantes na pele próxima à unha. Em casos graves, a doença assume forma generalizada. Isso significa que o fungo nas unhas se espalha para órgãos e sistemas internos e, então, o paciente precisará de hospitalização de emergência.
Diagnóstico de onicomicose (fungo nas unhas)
Antes de examinar os métodos de diagnóstico da onicomicose, é necessário explicar como coletar corretamente o material para pesquisa (o paciente faz isso de forma independente ou prepara as unhas antes do diagnóstico). Antes de coletar material para pesquisa, é necessário tratar a lâmina ungueal com álcool 70% para evitar contaminação com outras bactérias.
O método de coleta do material varia dependendo da forma da onicomicose:
- forma de superfície- faça uma raspagem da lâmina ungueal;
- forma distal- é necessária uma raspagem do leito ungueal e um pedaço da lâmina ungueal;
- forma subungueal proximal- o material é coletado com broca, ou é realizada biópsia ungueal, ou é realizada raspagem do leito ungueal.
O método mais rápido para determinar fungos patológicos na unha émicroscopia. Técnica: o material em estudo é tratado com uma solução alcalina para dissolver a queratina. Para tornar os fios do cogumelo mais visíveis, adiciona-se tinta ao álcali. A seguir, a preparação resultante é estudada ao microscópio.
Este método de pesquisa é o mais rápido e objetivo. A sensibilidade é de até 80%. As desvantagens do método incluem o fato de que ao utilizá-lo é impossível determinar o tipo de patógeno.
Cultura bacteriológica: é um método adicional para o diagnóstico de onicomicose. O material é semeado em meio especial e o resultado é interpretado ao microscópio após 2 a 3 semanas. Este método permite determinar o tipo de patógeno - isso ajuda a determinar as táticas de tratamento e a selecionar medicamentos com base na sensibilidade. Mas a desvantagem do estudo é que leva muito tempo e sua sensibilidade é de apenas 30-50%.
Biópsia: Usando um bisturi e aplicando anestesia, a unha e o leito ungueal são cortados. O material é imerso em solução de formaldeído e enviado para exame histológico ao laboratório. As vantagens deste método são que ele é altamente sensível e permite determinar a presença de um fungo patológico no material.
Desvantagens: é impossível identificar o patógeno, bem como estabelecer a viabilidade dos microrganismos, o método é caro e trabalhoso.
Diagnóstico genético: método de pesquisa biológica molecular (PCR). Este é um dos métodos novos e altamente sensíveis para o diagnóstico de onicomicose - ajuda a detectar o DNA do agente causador da doença. Em nosso país, recomenda-se a introdução deste tipo de diagnóstico nas instituições médicas que possuem laboratórios de PCR, mas no momento só está prevista a introdução de sistemas de testes para identificação de dermatófitos e fungos em laboratórios. O método permite determinar o tipo de patógeno e sua sensibilidade varia de 80 a 90%. Desvantagens: alto custo, inacessibilidade, falta de padrões tecnológicos e complexidade de implementação.
Cada vez mais, os médicos estão introduzindo na práticadermatoscopia. Usando este método, você pode avaliar as mudanças na cor e estrutura da unha, bem como a condição das estruturas circundantes. O exame dermatoscópico permite uma avaliação mais precisa da profundidade do dano à lâmina ungueal e um cálculo mais correto do índice de gravidade da onicomicose (KIOTOS).
Primeiramente, o paciente é encaminhado para microscopia, que permite identificar a presença do patógeno. Futuramente, é necessário determinar seu tipo para selecionar o tratamento correto para o fungo nas unhas. Na JSC "Medicine" (clínica do acadêmico Roitberg), no centro de Moscou, são praticados os métodos mais modernos e difundidos para o diagnóstico de onicomicose:
- exame cultural de uma amostra biológica de tecido afetado. Para isso, é colocado em meio nutriente artificial, onde o patógeno é cultivado para determinar seu tipo;
- método de reação em cadeia da polimerase (PCR) para detectar DNA de patógeno em uma amostra de tecido afetado.
Quando consultar um médico
Muitos que encontraram onicomicose sabem que a doença se desenvolve lentamente e é extremamente difícil de tratar. Por isso é muito importante consultar um médico quando surgirem os primeiros sinais da doença. Um dermatologista trata onicomicose das unhas em nossa clínica no centro de Moscou. O especialista prestará assistência competente e orientará você até a recuperação completa.
Preparando-se para visitar o médico
Antes de visitar um dermatologista, é importante não tratar as áreas afetadas das unhas com nada, ou seja, não use medicamentos, incluindo iodo e verde brilhante. Também é preciso evitar o uso de cremes e pomadas contra fungos. Na consulta, você deverá fazer todos os exames realizados anteriormente, inclusive os de outras doenças. As unhas afetadas não devem ser cortadas 3-4 dias antes da consulta.
Tratamento de onicomicose (fungo nas unhas)
Existem vários tipos de tratamento para onicomicose:
- Terapia local.
- Terapia sistêmica.
- Terapia combinada.
- Terapia corretiva.
Terapia localenvolve a aplicação de medicamentos na lâmina ungueal e nas dobras ungueais. Indicações para terapia local:
- Forma limitada de dano à lâmina ungueal (de acordo com KIOTOS).
- Existem contra-indicações para prescrição de medicamentos sistêmicos: hipersensibilidade, doença hepática, disfunção renal, gravidez, lactação.
As vantagens desta terapia são que se formam altas concentrações do agente terapêutico na superfície da unha, que não penetra na corrente sanguínea. Não há efeitos colaterais no uso de medicamentos antifúngicos - náusea, perda de apetite, dor abdominal. A desvantagem do método é que nem sempre a substância medicinal atinge o habitat do patógeno, principalmente se os fungos estiverem localizados no leito ungueal ou na matriz. Isto, por sua vez, pode levar ao fracasso do tratamento. Esse tipo de tratamento é muito trabalhoso, pois antes de aplicar o medicamento é necessário retirar a parte afetada da unha.
Métodos para remover unhas afetadas:
- Remoção mecânica com limas, pinças ou furadeira.
- Usando adesivos ceratolíticos. Antes de aplicar o gesso ceratolítico, a pele ao redor da unha é selada com um gesso, uma massa de gesso (ureia com ácido salicílico) é aplicada por cima e selada com um esparadrapo. A massa de gesso é trocada a cada 2-3 dias. Após cada remoção, a parte afetada da unha é removida mecanicamente.
- Cirúrgico. Esta operação é muito dolorosa e traumática, pois quando a lâmina ungueal é retirada, a zona de crescimento pode ser danificada, o que leva ao crescimento das unhas deformadas.
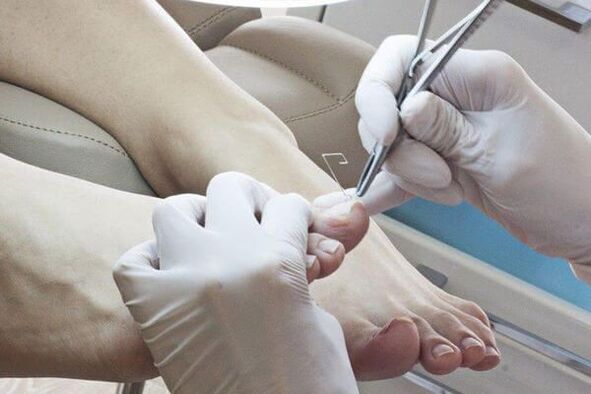
Agentes antifúngicos locais são usados após a remoção da lâmina ungueal afetada.Antimicóticosdiferenciado por local de aplicação:
- aplicado na unha: vernizes;
- aplicado em rolos: cremes, pomadas, soluções.
O medicamento mais estudado para uso tópico éSolução de naftifina a 1%, que possui uma base de evidências de eficácia no tratamento baseada em uma metanálise da Cochrane. Este produto é à base de água, o que facilita uma melhor penetração da substância antifúngica na área afetada. Os vernizes, cujos princípios ativos são ciclopirox e amorolfina, possuem base desidratada, o que reduz a penetração do medicamento nas camadas profundas. Por isso, os dermatologistas consideram o uso de vernizes insatisfatório e preferem cada vez mais produtos à base de água.
Para obter resultados da terapia local é necessário seguir o regime de tratamento, é importante que o paciente seja responsável, consistente e paciente. A duração da terapia pode ser de até 12 meses.
Terapia sistêmicapermite que o medicamento antifúngico penetre na corrente sanguínea até o local da lesão, mesmo que o leito ungueal e a matriz sejam afetados. Uma alta concentração do medicamento permanece na área afetada por muito tempo após o término do uso. As desvantagens deste tipo de tratamento estão associadas ao risco de efeitos colaterais e tóxicos.
Indicações para terapia sistêmica:
- Formas comuns de danos à placa ungueal.
- Falta de efeito da terapia local (ou seja, após seis meses de tratamento para onicomicose nas mãos e 9 a 12 meses de tratamento para onicomicose nos pés, as unhas saudáveis não voltaram a crescer).
Para determinar as táticas de tratamento, é utilizado o KIOTOS (Índice Clínico para Avaliação da Gravidade da Onicomicose de Sergeev), proposto por A. Yu. Sergeev em 1999. É utilizado como padrão terapêutico em vários países do mundo.
Medicamentospara o tratamento da onicomicose podem ser classificados da seguinte forma:
- antimicóticos - têm efeito antifúngico;
- anti-sépticos - têm efeitos antifúngicos e antibacterianos. Raramente são usados, apenas se não houver outros agentes antifúngicos;
- multicomponentes - além do antifúngico, contêm também outros medicamentos, como antiinflamatórios.
Regimes de prescrição:
- padrão - tomar medicamentos diariamente durante o período de tratamento prescrito;
- encurtado - o período de tratamento é encurtado, pode ser realizado em doses regulares ou aumentado;
- intermitente - o tratamento é prescrito em vários cursos de curta duração, os intervalos entre os cursos são iguais à duração dos cursos;
- pulsoterapia - o tratamento é prescrito em vários cursos de curta duração, os intervalos entre os cursos são maiores que a duração dos cursos.
Os medicamentos antifúngicos são divididos de acordo com a substância ativa:
- triazóis;
- alilaminas;
- outros (medicamentos de terceira geração).
Atualmente usado para terapia sistêmicaapenas medicamentos de terceira geração.
Com terapia combinadao tratamento local e sistêmico são realizados simultaneamente. A terapia combinada é utilizada quando é necessário aumentar a eficácia da terapia sistêmica e reduzir o tempo de tratamento.
Terapia corretiva(tratamento de doenças concomitantes): para selecionar um regime de tratamento, é necessário avaliar o estado somático geral do corpo. Doenças como distúrbios circulatórios nas extremidades podem reduzir o acesso do antifúngico à lesão. Portanto, são prescritos medicamentos que melhoram o trofismo tecidual.
Devido ao efeito tóxico dos antifúngicos sistêmicos, é necessário excluir doenças hepáticas e, se necessário, prescrever hepatoprotetores.
Remédios caseiros
Antes de usar remédios caseiros, você deve consultar seu médico. Com a permissão dele, você pode usar as seguintes receitas:
- iodo. Antes do uso, os pés devem ser vaporizados, lavados com sabão em pó e, em seguida, as áreas afetadas das placas ungueais devem ser removidas. A seguir, trate as unhas e a pele entre os dedos com iodo, mergulhe-as em banho com solução de refrigerante por 20-30 minutos e seque bem;
- vinagre. Para 3 litros de água tome 1 colher de sopa. vinagre de maçã e adicione um pouco de permanganato de potássio. Mergulhe os pés na banheira por 20-30 minutos e depois seque bem;
- peróxido de hidrogênio. Depois de vaporizar bem os pés, remova as áreas afetadas das placas ungueais. Coloque sobre eles chumaços de algodão embebidos em água oxigenada, envolva-os com um curativo e deixe agir por meia hora.
Mitos e equívocos perigosos no tratamento de fungos nas unhas
Um dos mitos mais importantes e perigosos é que o fungo nas unhas não é considerado uma doença grave. Na verdade, a onicomicose, à medida que progride, pode levar a consequências graves, incluindo deformação e rejeição completa das unhas do leito ungueal.
Além disso, uma pessoa infectada representa um perigo diário para os entes queridos, pois, estando perto dela, também correm o risco de adoecer. É por isso que é importante saber como curar o fungo nas unhas a tempo.
Previsão. Prevenção
Quanto mais cedo um paciente consultar um médico com sinais de infecção fúngica nas unhas, mais rápido a doença poderá ser curada e a lâmina ungueal restaurada. Com processos de longo prazo envolvendo toda a unha, o tratamento da onicomicose pode ser demorado, mas se todas as recomendações forem seguidas, muitas vezes ocorre a recuperação. Se houver contraindicações à terapia sistêmica, é necessário tratamento de manutenção a longo prazo com medicamentos locais.
Para prevençãoÉ necessário observar as regras de higiene pessoal e reduzir a possibilidade de reinfecção:
- procure usar calçados confortáveis e de boa qualidade (para evitar suor excessivo nos pés);
- Recomenda-se trocar meias e collants diariamente;
- use apenas sapatos individuais. Para quem está em tratamento para onicomicose, o calçado deve ser tratado no início do tratamento, pelo menos uma vez por mês durante todo o período do tratamento e após seu término;
- se necessário, use antitranspirantes para os pés;
- use um kit individual para cuidar das unhas (tesouras, limas);
- antes e depois de visitar locais públicos (piscina, balneário, academia) utilizar agentes externos antifúngicos (sprays, cremes e lápis);
- identificar a fonte da infecção fúngica na família e ser tratado ao mesmo tempo.
Recomenda-se realizar periodicamente tratamento antifúngico em pertences pessoais, calçados, banheiras, pisos e tapetes. Para isso, pode-se usar solução de ácido acético a 40%, solução alcoólica de clorexidina a 1% (prescrita pelo médico) e soluções desinfetantes. A roupa pode ser fervida em uma solução de sabão e refrigerante a 1-2% por 20-30 minutos e passada na temperatura máxima.
























